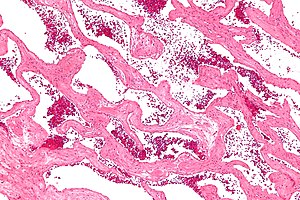
Hemangioma cavernoso
Hemangioma cavernoso, também chamado de angioma cavernoso, cavernoma ou cavernoma cerebral (quando se refere à presença no cérebro)[1][2] é um tipo de tumor vascular benigno ou hemangioma, em que uma coleção de vasos sanguíneos dilatados (aneurismas) formam uma lesão.[3]
| Hemangioma cavernoso | |
|---|---|
| Microfotografia de um hemangioma hepático cavernoso | |
| Especialidade | Oncologia, hematologia, cardiologia e neurocirurgia |
| Classificação e recursos externos | |
| CID-10 | D18.0 |
| CID-11 | 1180755682 |
| DiseasesDB | 30031 |
| eMedicine | 337534 |
| MeSH | D006392 |
Sintomas editar
Pessoas com essa condição no cérebro podem ou não apresentar sintomas. Algumas complicações da doença são fatais ou causam grandes interrupções no funcionamento normal. Podem ocorrer convulsões perigosas devido à compressão do cérebro, sangramento dentro do tecido cerebral, problemas de visão, dificuldade em falar ou usar palavras, perda de memória, ataxia ou hidrocefalia. Os sintomas menos graves podem incluir dores de cabeça e fraqueza ou dormência nos braços ou pernas, embora esses sintomas por si só não indiquem que uma pessoa tenha a doença. No olho, pode causar ruptura ou dano aos músculos extraoculares e ao nervo óptico, que podem se manifestar como visão dupla, proptose progressiva, diminuição da acuidade visual ou outras alterações da visão. Pode levar à cegueira parcial ou total. Quando a condição ocorre no fígado, geralmente não causa sintomas, mas alguns podem sentir dor no abdome superior direito, uma sensação de saciedade após comer apenas uma pequena quantidade de comida, diminuição do apetite, náuseas ou vômitos.[4][5]
Causas editar
A maioria dos casos de cavernomas são considerados congênitos; no entanto, eles podem se desenvolver ao longo da vida.[6]
Sabe-se que malformações cavernosas cerebrais familiares ocorrem. As mutações podem ser herdadas de forma autossômica dominante ou ocorrer esporadicamente. No geral, acredita-se que a doença familiar seja responsável por um terço a metade dos casos.[7] Nos EUA, aproximadamente 50% dos pacientes hispânicos com malformações cavernosas cerebrais têm uma forma familiar. Em contraste, a forma familiar da condição é responsável por apenas 10 a 20% dos casos em caucasianos.[8]
Vários genes - interação K-Rev capturada 1 (ССМ1), Malcavernina (CCM2) e proteína de morte celular programada 10 (ССМ3) - foram identificados como tendo mutações que se acredita estarem relacionadas a essas lesões.[9][10][11]
Variações editar
Cavernomas cerebrais editar
Muitos termos diferentes são utilizados para se referir aos cavernomas cerebrais, como cavernomas, angiomas cavernosos, malformação cavernosa cerebral e hemangioma cavernoso. A Sociedade Internacional para Estudo de Anomalias Vasculares (International Society for the Study of Vascular Anomalies - ISSVA) utiliza como termo oficial 'malformação cavernosa cerebral'[12]. Na prática clínica, os hemangiomas cavernosos localizados no cérebro ou na medula espinhal são frequentemente referidos como cavernomas cerebrais ou ainda como malformações cavernosas cerebrais (CCMs),[13][2] e podem ser encontrados na substância branca, mas geralmente ficam próximos ao córtex cerebral. Quando entram em contato com o córtex, podem representar um foco potencial de convulsão para o paciente. Ao contrário de outros hemangiomas cavernosos, não há tecido dentro da malformação e suas bordas não são encapsuladas. Portanto, eles podem mudar de tamanho e número ao longo do tempo.[6]
Hemangioma cavernoso hepático editar
Os hemangiomas cavernosos são os tumores benignos mais comuns do fígado.[14] Normalmente existe um tumor, mas múltiplas lesões podem ocorrer no lobo esquerdo ou direito do fígado em 40% dos pacientes.[4]
Hemangioma cavernoso de olho editar
No olho, é conhecido como hemangioma cavernoso orbital e é encontrado mais frequentemente em mulheres do que em homens, mais comumente entre as idades de 20–40 anos.[15]
Diagnóstico editar
A ressonância magnética GRE T2WI é o método mais sensível para o diagnóstico de hemangiomas cavernosos.[16] A ressonância magnética é uma ferramenta tão poderosa para o diagnóstico que tem levado a um aumento no diagnóstico de hemangiomas cavernosos desde o advento da tecnologia na década de 1980.[17] A aparência radiográfica é mais comumente descrita como em formato de "pipoca" ou "amora".[18] A tomografia computadorizada (TC) não é um método sensível ou específico para o diagnóstico de hemangiomas cavernosos.[19]
Na ultrassonografia, hemangiomas cavernosos no fígado apareceram como lesões homogêneas hiperecogênicas com realce acústico posterior. Na tomografia computadorizada ou ressonância magnética, mostra realce globular/nodular periférico na fase arterial, com porções de atenuação das áreas de realce. Na fase venosa portal, mostra realce centrípeto progressivo. Na fase retardada, mostra retenção de contraste. Ele mostra um sinal alto nas imagens ponderadas em T2.[20]
Tratamento editar
Lesões assintomáticas podem não exigir tratamento, mas podem precisar ser monitoradas para qualquer alteração no tamanho. Uma mudança no tamanho das lesões no nariz, lábios ou pálpebras podem ser tratada com drogas esteróides para retardar seu progresso. Os esteróides podem ser tomados por via oral ou injetados diretamente no tumor. Aplicar pressão sobre o tumor também pode ser usado para minimizar o inchaço no local do hemangioma. Um procedimento que usa pequenas partículas para fechar o suprimento de sangue é conhecido como escleroterapia. Isso permite o encolhimento do tumor e menos dor. É possível que o tumor volte a crescer seu suprimento de sangue após a realização do procedimento.[21] Se a lesão causada pelo hemangioma cavernoso está destruindo o tecido saudável ao redor ou se o paciente apresenta sintomas graves, a cirurgia pode ser usada para remover o cavernoma aos poucos.[19] Uma complicação comum da cirurgia é a hemorragia. Também existe a possibilidade do hemangioma reaparecer após sua retirada. Além disso, o risco de acidente vascular cerebral ou morte também é possível.[22]
Prognóstico editar
Alguns estudos trabalharam no fornecimento de detalhes relacionados às perspectivas de progressão da doença. Dois estudos mostram que a cada ano 0,5% das pessoas que nunca tiveram sangramento de seu cavernoma cerebral, mas tiveram sintomas de convulsões, foram afetadas por sangramento.[22] Em contraste, os pacientes que tiveram sangramento de seu cavernoma cerebral no passado correram um risco maior de serem afetados por sangramento subsequente. As estatísticas para isso são muito amplas, variando de 4 a 23% ao ano. Estudos adicionais sugerem que mulheres e pacientes com menos de 40 anos têm maior risco de sangramento, mas estudos semelhantes realizados não chegaram à mesma conclusão. No entanto, quando os hemangiomas cavernosos são completamente excisados, há muito pouco risco de crescimento ou ressangramento.[23] Em termos de expectativa de vida, não foram coletados dados suficientes sobre os pacientes com essa malformação para fornecer uma análise estatística representativa.[17]
Epidemiologia editar
A verdadeira incidência de hemangiomas cavernosos é difícil de estimar porque eles são frequentemente diagnosticados como outras malformações venosas.[24] Os hemangiomas cavernosos do cérebro e da medula espinhal (hemangiomas cavernosos cerebrais (malformações) (CCM)) podem aparecer em todas as idades, mas geralmente ocorrem na terceira ou quarta década de vida de uma pessoa sem preferência sexual. Na verdade, o CCM está presente em 0,5% da população. No entanto, cerca de 40% das pessoas com malformações apresentam sintomas. Indivíduos assintomáticos geralmente são indivíduos que desenvolveram a malformação esporadicamente, enquanto indivíduos sintomáticos geralmente herdaram a mutação genética.[6] A maioria dos diagnósticos de CCM é em adultos; no entanto, 25% dos casos de CCM são crianças. Aproximadamente 5% dos adultos têm hemangiomas hepáticos nos Estados Unidos, mas a maioria é assintomática.[25] Os hemangiomas hepáticos geralmente ocorrem entre 30-50 anos e mais comumente em mulheres.[5] Os casos de cavernomas hepáticos infantis são extremamente raros. O hemangioma cavernoso do olho é mais prevalente em mulheres do que em homens e entre as idades de 20 a 40 anos.[15]
Pesquisa editar
No tratamento de um hemangioma cavernoso do cérebro, a neurocirurgia geralmente é o tratamento escolhido.[26] É necessário realizar pesquisas sobre a eficácia do tratamento com radioterapia estereotáxica, especialmente em longo prazo.[27] No entanto, a radioterapia ainda está sendo estudada como forma de tratamento se a neurocirurgia for muito perigosa devido à localização do cavernoma. Os pesquisadores genéticos ainda estão trabalhando para determinar a causa da doença e o mecanismo por trás da formação dos vasos sanguíneos.[22] Ensaios clínicos estão sendo conduzidos para avaliar melhor quando é apropriado tratar um paciente com essa malformação e com qual método de tratamento.[17] Além disso, estudos de longo prazo estão sendo realizados porque não há informações relacionadas à perspectiva de longo prazo dos pacientes com cavernoma.[28] Um registro existente conhecido como The International Cavernous Angioma Patient Registry coleta informações de pacientes com diagnóstico de cavernoma para facilitar a descoberta de tratamentos não invasivos.[29]
Referências
- ↑ Awad IA, Polster SP (julho de 2019). «Cavernous angiomas: deconstructing a neurosurgical disease». Journal of Neurosurgery. 131: 1–13. PMC 6778695 . PMID 31261134. doi:10.3171/2019.3.JNS181724
- ↑ a b Algra A, Rinkel GJ (fevereiro de 2016). «Prognosis of cerebral cavernomas: on to treatment decisions». The Lancet. Neurology. 15: 129–130. PMID 26654286. doi:10.1016/S1474-4422(15)00340-3
- ↑ «Cavernous Hemangioma». Retina (em inglês): 2150–2155. 1 de janeiro de 2013. doi:10.1016/B978-1-4557-0737-9.00129-6. Consultado em 10 de abril de 2021
- ↑ a b «Hepatic Hemangioma». UpToDate. Wolters Kluwer. 2014
- ↑ a b «Liver Hemangioma.». MayoClinic. 2013
- ↑ a b c «Cavernous Malformation». Rare Disease Database. National Organization for Rare Disorders, Inc.
- ↑ Mindea SA, Yang BP, Shenkar R, Bendok B, Batjer HH, Awad IA (2006) Cerebral cavernous malformations: clinical insights from genetic studies. Neurosurg Focus; 21(1):e1.
- ↑ Dashti SR, Hoffer A, Hu YC, Selman WR (julho de 2006). «Molecular genetics of familial cerebral cavernous malformations». Neurosurgical Focus. 21: e2. PMID 16859255. doi:10.3171/foc.2006.21.1.3
- ↑ Pagenstecher A, Stahl S, Sure U, Felbor U (março de 2009). «A two-hit mechanism causes cerebral cavernous malformations: complete inactivation of CCM1, CCM2 or CCM3 in affected endothelial cells». Human Molecular Genetics. 18: 911–8. PMC 2640205 . PMID 19088124. doi:10.1093/hmg/ddn420
- ↑ Bergametti F, Denier C, Labauge P, Arnoult M, Boetto S, Clanet M, et al. (janeiro de 2005). «Mutations within the programmed cell death 10 gene cause cerebral cavernous malformations». American Journal of Human Genetics. 76: 42–51. PMC 1196432 . PMID 15543491. doi:10.1086/426952
- ↑ «Entrez Gene: PDCD10 programmed cell death 10»
- ↑ Carmo, Rafael (10 de setembro de 2021). «Cavernoma». Radiosteps.com. Consultado em 11 de setembro de 2021
- ↑ «What is a cavernoma?». Cavernoma Alliance UK
- ↑ John TG, Greig JD, Crosbie JL, Miles WF, Garden OJ (dezembro de 1994). «Superior staging of liver tumors with laparoscopy and laparoscopic ultrasound». Annals of Surgery. 220: 711–9. PMC 1234471 . PMID 7986136. doi:10.1097/00000658-199412000-00002
- ↑ a b «Cavernous hemangioma». EyeWiki
- ↑ Lehnhardt FG, von Smekal U, Rückriem B, Stenzel W, Neveling M, Heiss WD, Jacobs AH (abril de 2005). «Value of gradient-echo magnetic resonance imaging in the diagnosis of familial cerebral cavernous malformation». Archives of Neurology. 62: 653–8. PMID 15824268. doi:10.1001/archneur.62.4.653
- ↑ a b c Salman, Rustam Al-Shahi. «Symptomatic brain cavernomas» (PDF). Cavernoma Alliance UK
- ↑ Wang CC, Liu A, Zhang JT, Sun B, Zhao YL (junho de 2003). «Surgical management of brain-stem cavernous malformations: report of 137 cases». Surgical Neurology. 59: 444–54; discussion 454. PMID 12826334. doi:10.1016/s0090-3019(03)00187-3
- ↑ a b Greenberg., Mark S. (1 de janeiro de 2010). Handbook of neurosurgery. [S.l.]: Greenberg Graphics. ISBN 9781604063264. OCLC 892183792
- ↑ Thampy R, Elsayes KM, Menias CO, Pickhardt PJ, Kang HC, Deshmukh SP, et al. (novembro de 2017). «Imaging features of rare mesenychmal liver tumours: beyond haemangiomas». The British Journal of Radiology. 90. 20170373 páginas. PMC 5963373 . PMID 28766950. doi:10.1259/bjr.20170373
- ↑ «Hemangioma». American Academy of Orthopedic Surgeons. Agosto de 2018
- ↑ a b c «Cavernoma». U.K. National Health Service. 5 de fevereiro de 2019
- ↑ Spetzler, Robert F.; Yashar, Kalani; Peter, Nakaji. Neurovascular surgery. [S.l.: s.n.] ISBN 9781604067590. OCLC 967842929
- ↑ «Cavernous malformations». Neurovascular Surgery Brain Aneurysm & AVM Center. Massachusetts General Hospital. Cópia arquivada em 3 de fevereiro de 2014
- ↑ «Benign Liver Tumors». American Liver Foundation. 2011
- ↑ Poorthuis MH, Klijn CJ, Algra A, Rinkel GJ, Al-Shahi Salman R (dezembro de 2014). «Treatment of cerebral cavernous malformations: a systematic review and meta-regression analysis». Journal of Neurology, Neurosurgery, and Psychiatry. 85: 1319–23. PMID 24667206. doi:10.1136/jnnp-2013-307349
- ↑ Poorthuis M, Samarasekera N, Kontoh K, Stuart I, Cope B, Kitchen N, Al-Shahi Salman R (abril de 2013). «Comparative studies of the diagnosis and treatment of cerebral cavernous malformations in adults: systematic review». Acta Neurochirurgica. 155: 643–9. PMID 23371401. doi:10.1007/s00701-013-1621-4
- ↑ Polster SP, Cao Y, Carroll T, Flemming K, Girard R, Hanley D, et al. (abril de 2019). «Trial Readiness in Cavernous Angiomas With Symptomatic Hemorrhage (CASH)». Neurosurgery. 84: 954–964. PMC 6500884 . PMID 29660039. doi:10.1093/neuros/nyy108
- ↑ «Update Your Cavernous Angioma Patient Registry Profile» (em inglês). Angioma Alliance. Consultado em 3 de agosto de 2020