Difteria
Difteria é uma infeção causada pela bactéria Corynebacterium diphtheriae.[2] Os sinais e sintomas variam entre ligeiros e graves.[1] Geralmente começam-se a manifestar dois a cinco dias após a exposição à bactéria.[2] Em muitos casos, os sintomas começam-se a manifestar de forma gradual, começando com inflamação da garganta e febre.[1] Em casos graves, desenvolve-se na garganta uma membrana característica branca ou cinzenta.[2][1] Esta membrana pode impedir a passagem de ar e está na origem de uma tosse característica.[1] O pescoço pode também encontrar-se inchado devido ao aumento de volume dos gânglios linfáticos.[2] Existem também formas de difteria que afetam a pele, olhos ou órgãos genitais.[2][1] Entre as possíveis complicações estão a miocardite, inflamação dos nervos, proteinúria e hemorragias resultantes da diminuição do número de plaquetas no sangue.[2] A miocardite pode causar arritmias cardíacas e a inflamação dos nervos pode causar paralisia.[2]
| Difteria | |
|---|---|
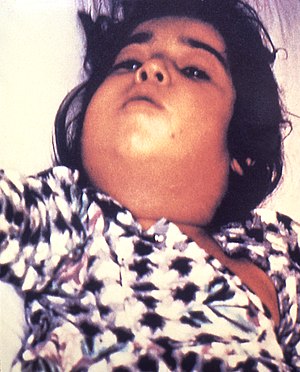
| A difteria provoca uma inflamação característica do pescoço. | |
| Especialidade | Infectologia |
| Sintomas | Garganta inflamada, febre, tosse[1] |
| Início habitual | 2–5 dias após exposição[2] |
| Causas | Corynebacterium diphtheriae transmitida por contacto direto ou pelo ar[2] |
| Método de diagnóstico | Observação da garganta, cultura microbiológica[1] |
| Prevenção | Vacina contra a difteria[2] |
| Tratamento | Antibióticos, traqueostomia[2] |
| Frequência | 4500 (2015)[3] |
| Mortes | 2100 (2015)[4] |
| Classificação e recursos externos | |
| CID-10 | A36 |
| CID-9 | 032 |
| CID-11 | 508032285 |
| DiseasesDB | 3122 |
| MedlinePlus | 001608 |
| eMedicine | emerg/138 med/459 oph/674 ped/596 |
| MeSH | D004165 |
A difteria é geralmente transmitida entre pessoas por contacto direto ou através do ar.[2][5] No entanto, pode também ser transmitida através de objetos contaminados.[2] Algumas pessoas são portadoras da bactéria sem manifestar sintomas, embora sejam igualmente capazes de transmitir a doença a outras pessoas.[2] Os três principais tipos de C. diphtheriae causam diferentes níveis de gravidade da doença.[2] Os sintomas são causados por uma toxina produzida pela bactéria.[1] O diagnóstico é suspeito mediante observação da garganta, podendo ser confirmado com cultura microbiológica.[1] Ter contraído uma infeção pode não garantir imunidade contra novas infeções.[1]
A vacina contra a difteria é eficaz na prevenção da doença e está disponível numa série de formulações.[2] Durante a infância é recomendada a administração de três ou quatro doses, a par da vacina contra o tétano e da vacina contra a tosse convulsa.[2] É também recomendado que seja feito o reforço da vacina difteria-tétano e cada dez anos.[2] A proteção pode ser confirmada medindo a quantidade de antitoxinas no sangue.[2] A difteria pode ser tratada com os antibióticos eritromicina ou benzilpenicilina.[2] Estes antibióticos podem também ser usados de forma preventiva em pessoas expostas à infeção.[2] Nos casos mais graves pode ser necessária a realização de uma traqueotomia para desobstruir as vias aéreas.[1]
Em 2015 foram reportados oficialmente 4500 casos da doença em todo o mundo, uma diminuição significativa em relação aos 100 000 casos em 1980.[3] Estima-se que antes da década de 1980 ocorressem cerca de um milhão de casos por ano.[1] Atualmente, os locais onde a difteria ainda é comum são a África subsariana, Índia e Indonésia.[1][6] Em 2015, a difteria foi a causa de 2100 mortes, uma diminuição em relação às 8000 em 1990.[4][7] Em regiões do mundo onde ainda é comum, as crianças são o grupo etário mais afetado.[1] Com a introdução generalizada da vacina nos planos de vacinação, a doença é atualmente rara em países desenvolvidos.[1] Nos Estados Unidos registaram-se apenas 57 casos entre 1980 e 2004.[2] Entre 5% e 10% dos casos resultam em morte.[2] A doença foi descrita pela primeira vez por Hipócrates no século V.[2] A bactéria responsável foi identificada por Edwin Klebs em 1882.[2]
Sinais e sintomas
editarAlguns dos sintomas comunsː[8]
- Dor e inflamação de garganta;
- Febre de 38 a 40 °C;
- Dificuldade de respirar;
- Tosse;
- Cansaço;
- Catarro;
- Manchas vermelhas na pele;
- Dificuldade e dor ao engolir;
- Dor de cabeça;
- Náusea.
Os gânglios linfáticos regionais (no pescoço) ficam muito inchados, causando chiado na respiração e os sintomas agravam a noite. Caso não seja tratada em poucos dias as toxinas da bactéria podem causar asfixia, problemas cardíacos, neurológicos e renais.[8]
Causa
editarA Corynebacterium diphteriæ é uma bactéria com formas pleomórficas bacilares Gram-positivas, agrupando-se em configurações semelhantes a "caracteres chineses".
A Corynebacterium diphteriæ não é invasiva e limita-se à multiplicação local na faringe. Contudo, a doença tem efeitos sistêmicos potencialmente mortais, devido à produção e disseminação pelo sangue da sua poderosa toxina da difteria. Só as bactérias que estiverem elas próprias infectadas por um fago, que contém o gene da toxina, podem produzi-la e, portanto, causar a doença. A toxina é do tipo AB. A região B é específica para um receptor membranar existente nas células alvo, provocando após acoplagem a internalização da toxina por endocitose. A região A tem a atividade tóxica propriamente dita: ela bloqueia irreversivelmente o sistema da síntese de novas proteínas (tem atividade de ADP ribosil transferase, ribosila o fator de elongação EEF2, impedindo a tradução no ribossoma), o que inevitavelmente provoca a morte celular.
A bactéria localiza-se nas vias aéreas superiores, formando-se na orofaringe a placa diftérica (pseudomembrana) que se apresenta com coloração branco-acinzentado / branco-amarelada, recobrindo inclusive as amígdalas. A infecção pode estender-se às fossas nasais, laringe, traqueia e brônquios.
Transmissão
editarA transmissão dá-se por gotículas de saliva na tosse, espirro ou ao falar com a pessoa doente ou do portador com pessoa suscetível ou por contato com a pele contaminada. Muitos dos portadores não têm sintomas e passam a bactéria adiante sem saber. A transmissão aumenta em épocas frias e de chuvas, quando as pessoas se aglomeram mais.[9]
O período de incubação é de três a cinco dias. A Corynebacterium diphteriae coloniza inicialmente as amígdalas (tônsilas) e a faringe, onde se multiplica desenvolvendo-se uma pseudomembrana de pus visível no fundo da boca dos indivíduos afectados. Também pode infectar o nariz, e a conjunctiva, assim como raramente, feridas noutras localizações. É uma possibilidade preocupante que a pseudomembrana, devido suas exotoxinas e endotoxianas, provoca uma inflamação localizada desenvolvendo um edema maciço da mucosa e provocando obstrução, fato denominado pescoço de touro, o que impede o lúmen do tubo respiratório, levando à asfixia, o que não é raro em crianças pequenas.
A produção da toxina e sua liberação sanguínea levam à morte celular, principalmente nos órgãos de alta perfusão, como fígado, rins, glândulas adrenais, coração, e nervos. Os órgãos afectados podem ficar insuficientes (com risco de morte) e os órgãos inervados por nervos paralisados. Sintomas da intoxicação sistémica podem incluir cardiomiopatia, hipotensão, paralisia de músculos e de nervos sensitivos.
Diagnóstico
editarNa imensa maioria das vezes é feito apenas clinicamente ou por amostra de catarro ou de sangue.
A cultura e observação microscópica e através de testes bioquímicos do patogénio recolhidos de amostras do catarro podem ser usadas na confirmação. Não é recomendado romper a membrana, pois isso espalha as toxinas e agrava os sintomas.
Faz-se também por identificação da toxina, através do teste de Elek. Este teste consiste numa reação de imunodifusão (identificação da toxina no soro do doente através de anticorpos exógenos específicos para a toxina), além do teste de suscetibilidade imunológica à toxina pelo teste intradérmico de Schick.
Prevenção
editarA prevenção, através de vacina contra a difteria, evita o surgimento da doença, que se tornou rara nos países com sistemas de vacinação eficientes. A vacina consiste na administração de toxoide, um análogo da toxina sem funções tóxicas. O sistema imunológico reage produzindo plasmócitos produtores de anticorpos contra o toxoide, e são geradas células de memória, que caso a doença surja no futuro se diferenciam rapidamente em inúmeros plasmócitos que destroem a toxina e o invasor antes que os sintomas e danos surjam.
O esquema básico de vacinação na infância brasileiro é feito com três doses da vacina tetravalente DTP+Hib (Difteria, tétano, coqueluche e meningite) aplicada nas nádegas ou na coxa. A primeira dose é oferecida à criança com dois meses de vida, a segunda com quatro meses e a terceira quando a criança completar seis meses. É essencial que o primeiro reforço seja feito com a DTP aos 15 meses e o outro entre quatro e seis anos de idade para ser eficiente. Depois dessas doses o reforço deve ser tomado de 10 em 10 anos.[9]
Tratamento
editarEm casos mais severos de difteria os nódulos linfáticos no pescoço podem inchar, e fica difícil respirar e engolir. Pessoas nesse estágio devem procurar ajuda médica imediatamente, uma vez que a obstrução da garganta pode requerer traqueotomia. Ainda, uma elevação na frequência de batimentos do coração pode causar parada cardíaca. Difteria também pode causar paralisia nos olhos, pescoço, garganta ou músculos do aparelho respiratório.
Se há obstrução do canal respiratório pelo exudado, deve-se fazer traqueostomia (incisão de canal da traqueia para o exterior) de emergência.
Em doentes, administra-se antídoto, que é constituído por anticorpos recombinantes (produzidos em leveduras) humanos, que inativam a toxina no sangue. São também usados antibióticos, especialmente penicilina e eritromicina, para destruir as bactérias produtoras da toxina.
História
editarDifteria vem do grego diphthera, literalmente "par de fitas em couro (cabedal)", uma alusão à pseudomembrana aderente vista no fundo da boca dos doentes, um nome escolhido pelo médico alemão Friedrich Loeffler em 1855.
A difteria foi, antes da era das vacinas, uma das doenças mais temidas e prevalentes, com epidemias mortíferas. Nos anos 1920, houve uma epidemia mundial que causou 13 000 a 15 000 mortes por ano só nos Estados Unidos.[12] Sem tratamento, cerca de 40 a 50% das vítimas morriam por insuficiência respiratória, cardíaca ou renal.
O antídoto foi pela primeira vez desenvolvido pelo médico alemão Emil von Behring, cerca de 1890, pelo que ganhou o Prêmio Nobel da Medicina e Fisiologia. A vacina foi desenvolvida em 1894, pelo médico francês Émile Roux.
Os casos de difteria são de notificação obrigatória em quase todo o mundo. No Brasil, em 1990 foram registrados 640 casos. Já em 2007 ocorreram apenas 27 casos e 6 mortes, todos no Maranhão. É importante vacinar todo o país pois a difteria costuma ser trazida de outros locais todos os anos e é muito facilmente transmitida.[13]
Referências
- ↑ a b c d e f g h i j k l m n o «Diphtheria vaccine» (PDF). Wkly Epidemiol Rec. 81 (3): 24–32. 20 de janeiro de 2006. PMID 16671240. Cópia arquivada (PDF) em 6 de junho de 2015
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y Atkinson, William (maio de 2012). Diphtheria Epidemiology and Prevention of Vaccine-Preventable Diseases 12 ed. [S.l.]: Public Health Foundation. pp. 215–230. ISBN 9780983263135. Cópia arquivada em 15 de setembro de 2016
- ↑ a b «Diphtheria». who.int. 3 de setembro de 2014. Consultado em 27 de março de 2015. Cópia arquivada em 2 de abril de 2015
- ↑ a b GBD 2015 Mortality and Causes of Death, Collaborators. (8 de outubro de 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015.». Lancet. 388 (10053): 1459–1544. PMC 5388903 . PMID 27733281. doi:10.1016/s0140-6736(16)31012-1
- ↑ Kowalski, Wladyslaw (2012). Hospital airborne infection control. Boca Raton, Florida: CRC Press. p. 54. ISBN 9781439821961. Cópia arquivada em 21 de dezembro de 2016
- ↑ Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases 8 ed. [S.l.]: Elsevier Health Sciences. 2014. p. 2372. ISBN 9780323263733. Cópia arquivada em 21 de dezembro de 2016
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 de dezembro de 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013.». Lancet. 385: 117–71. PMC 4340604 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
- ↑ a b http://drauziovarella.com.br/doencas-e-sintomas/difteria/
- ↑ a b http://www.bio.fiocruz.br/index.php/difteria-sintomas-transmissao-e-prevencao
- ↑ http://guiadobebe.uol.com.br/vacina-tetravalente-dtp-hib/
- ↑ Santos, Edgar De Bortholi. Estimativa da prevalência de anticorpos antidiftéricos na população do Município de São Paulo, em amostragem populacional estratificada, randomizada por sorteio aleatório e coleta domiciliar. São Paulo; s.n; 2003. [87] p. tab, graf.
- ↑ Atkinson W, Hamborsky J, McIntyre L, Wolfe S, eds. (2007). Diphtheria. in: Epidemiology and Prevention of Vaccine-Preventable Diseases (The Pink Book) (10 ed.). Washington DC: Public Health Foundation. pp. 59–70.
- ↑ http://www.estadao.com.br/noticias/impresso,ministerio-da-saude-emite-alerta-apos-registro-de-casos-de-difteria-no-pais,618654,0.htm
Ligações externas
editar- Difteria no Manual Merck